

Prostatas vēzis ir biežākā onkoloģiskā slimība vīriešiem, bet nereti tā ir pārprasta diagnoze, ko apvij mīti un nezināšana. Daudzi vīrieši joprojām automātiski saista prostatas vēzi ar radikālu operāciju, ilgstošu atveseļošanos un neatgriezenisku ietekmi uz dzīves kvalitāti. Tomēr mūsdienu uroloģijā pieeja šai slimībai ir būtiski mainījusies. Precīza diagnostika, individuāls riska izvērtējums un jaunas ārstēšanas iespējas ļauj daudzos gadījumos ārstēt saudzīgāk, sagabājot vitalitāti un ilgu mūžu.
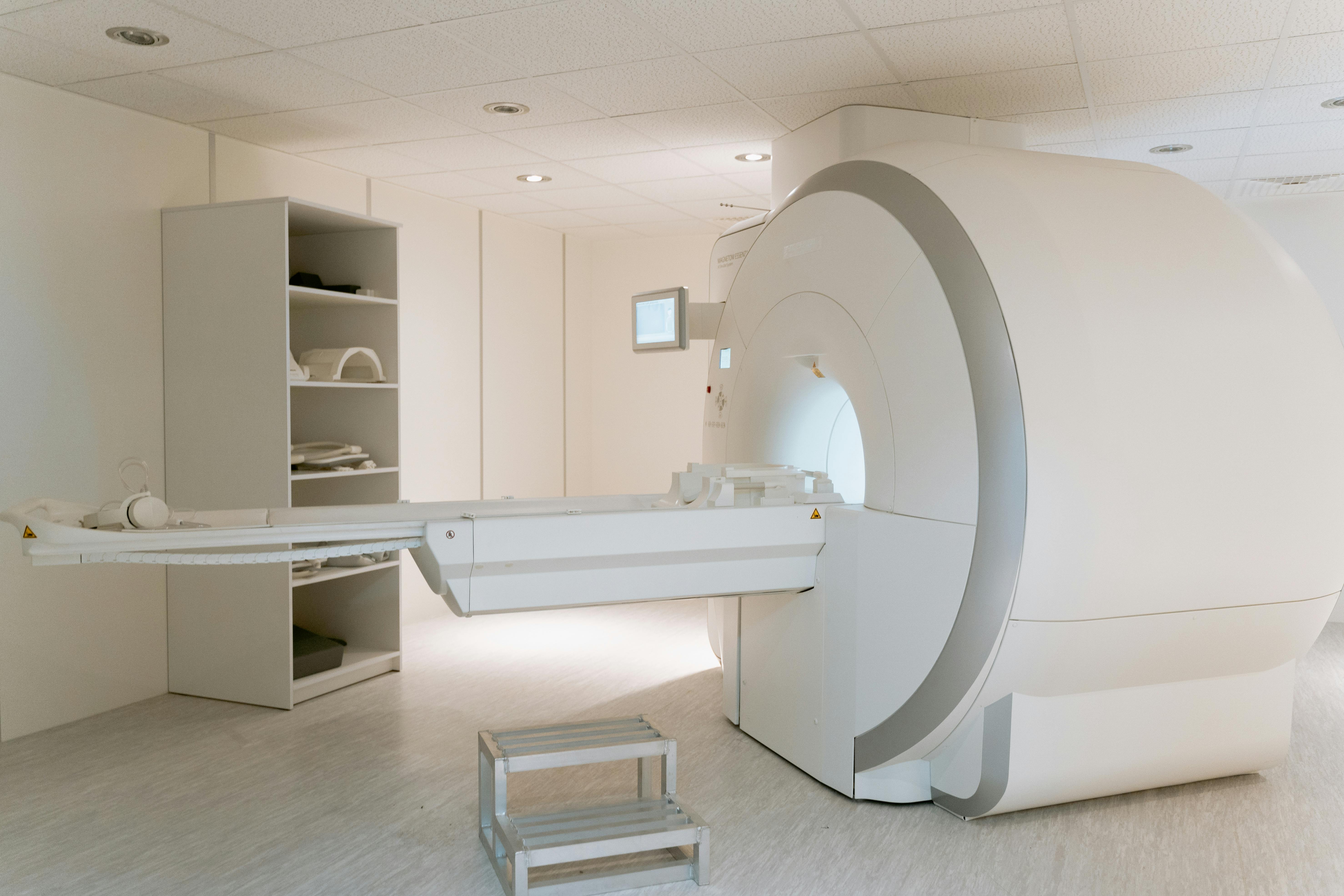
Mūsdienu medicīnā attēldiagnostikas metodes ir pilnībā mainījušas pacientu aprūpi, jo sniedz unikālas iespējas slimību atklāšanā un precīzas diagnozes noteikšanā, ārstēšanas risinājumu izvēlē, terapijas rezultātu kontrolē un hronisku veselības procesu uzraudzībā. Nav šaubu, tas ir milzīgs ieguvums: ārsts iegūst nozīmīgu informāciju labākā ārstēšanas plāna izvēlei, pacients savukārt var laikus saņemt nepieciešamo un atbilstošāko aprūpi.
Ir pacienti, kuri piedzīvo šos simptomus, nelieto nekādus medikamentus, un vienkārši tos pacieš – atceļ tikšanās, ņem slimības lapu un pavada dienas gultā.

D vitamīnu, ko tautā mēdz dēvēt par "saules vitamīnu", medicīnā uzlūko daudz plašāk. Tas nav parasts vitamīns, bet gan taukos šķīstošu hormonu un hormoniem līdzīgu vielu grupa, kas organismā uztur kaulu veselību, mazina iekaisumus, kontrolē šūnu augšanu un piedalās imūnsistēmas procesos. Tieši šis daudzpusīgais funkciju spektrs pēdējās desmitgadēs ir mudinājis zinātniekus padziļināti pētīt D vitamīna potenciālu – tostarp arī to, kāda varētu būt D vitamīna loma vēža profilaksē un ārstēšanā.

2025.gada 20.martā stājās spēkā grozījumi Iedzīvotāju ienākuma nodokļa (IeIeN) likuma 8.panta 2.15 daļā un 2.16 daļā un 9.panta 1.daļas 324) punktā, kas dod iespēju darba devējam sniegt palīdzību darbiniekam vai viņa ģimenes loceklim* medicīnisko tehnoloģiju iegādei. Šī palīdzība netiek uzskatīta par algota darba ienākumu, tādēļ par to nav jāmaksā nodokļi.

Nieru vēža ārstēšanā izmantotā sistēmiskā terapija nozīmē to, ka medikamenti iedarbojas uz visu ķermeni, nevis tikai uz audzēju. Pie sistēmiskās terapijas pieder imūnterapija, mērķterapija un ķīmijterapija. Katrai no šīm ārstēšanas metodēm var būt blakusparādības, kuru izpausme un intensitāte katram pacientam var atšķirties. Arī mērķterapijā lietotie medikamenti var izraisīt dažādas nevēlamas blakusparādības. Tādēļ ir būtiski laikus atpazīt simptomus un konsultēties ar savu ārstu par blakusparādību mazināšanu. Papildus medicīniskajai aprūpei blakusparādību ietekmi iespējams mazināt arī ar pielāgojumiem ikdienas režīmā, piemēram, uzturā, fiziskajās aktivitātēs un atpūtā.

Dzīve ar stomu nav viegla un prasa laiku, pacietību un iecietību pret sevi, taču ar katru dienu iespējams atgūt arvien lielāku drošības sajūtu un pārliecību par savu ķermeni un ikdienu. Stoma nav cilvēka identitāte – tā ir medicīnisks risinājums, kas dod iespēju dzīvot, mazināt ciešanas un atgūt veselību. Ceļā uz pielāgošanos ir normāli piedzīvot šaubas, bailes un emocionālus kāpumus un kritumus, tomēr ar zināšanām, praktisku pieredzi un atbalstu no speciālistiem vai līdzcilvēkiem kļūst vieglāk atrast savu jauno līdzsvaru. Ar laiku daudzi atklāj, ka ir iespējams dzīvot aktīvu, piepildītu un jēgpilnu dzīvi, kurā stoma ir tikai viena daļa, nevis centrālais elements.

Hormonterapija prostatas vēža ārstēšanā ietekmē ne tikai ķermeni, bet arī emocijas, domāšanu, attiecības un pašvērtējumu. Daudzi vīrieši šajā laikā izjūt garastāvokļa svārstības, nogurumu, trauksmi, pārmaiņas seksualitātē un ikdienas ieradumos, nereti domājot, ka ar visu jātiek galā vieniem. Izpratne par to, kas notiek un kāpēc šīs reakcijas ir normālas, palīdz vieglāk saglabāt emocionālo līdzsvaru, stiprināt attiecības un turpināt dzīvot pilnvērtīgu, jēgpilnu dzīvi arī ārstēšanas laikā.

Dažkārt bīstamākie ir tie ienaidnieki, kas nelieka par sevi manīt. Cilvēka papilomas vīruss (CPV) ir tieši tāds. Tas neizraisa sāpes vai īpašus simptomus. Tomēr šis klusais “kaimiņš” mūsu organismā ir viens no izplatītākajiem vīrusiem pasaulē. Ar to dzīves laikā sastopas gandrīz ikviens seksuāli aktīvs cilvēks. Kopumā zināmi vairāk nekā 150 CPV tipi, un 13 no tiem ir onkogēni jeb tādi, kas spēj izraisīt pirmsvēža izmaiņas un dažāda veida audzējus. Tieši šie nelāgie vīrusa tipi, kas izraisa aptuveni 5% visu ļaundabīgo audzēju, padara CPV par vienu no nozīmīgākajiem onkoloģisko slimību cēloņiem pasaulē.

No visiem krūts vēža gadījumiem katrs piektais jeb 15-20% ir tā sauktais trīskārši negatīvais krūts vēža veids. Tas mēdz būt agresīvāks, grūtāk ārstējams un biežāk skar gados jaunas sievietes līdz 50 gadiem. Labā ziņa – šī nopietnā diagnoze mūsdienās vairs nav bezcerīgs spriedums. Savlaicīga atklāšana un jaunas, mūsdienīgas ārstēšanas iespējas ļauj slimību veiksmīgi kontrolēt, ārstēt un pat pilnībā izārstēt. Kas raksturo trīskārši negatīvo krūts vēzi, kā to diagnosticē un kāda ārstēšana nodrošina labākos rezultātus?

Ģenētiska izmaiņa jeb mutācija vai variants ir pārmaiņas gēnā - cilvēka “instrukciju grāmatā”. Tās var būt gan pārmantotas, gan arī radušās dzīves laikā. Daļa šo izmaiņu ir nekaitīgas un neietekmē veselību. Taču dažos gadījumos cilvēks ir pārmantojis ģenētisku izmaiņu gēnā, kas samazina organisma spēju aizsargāties pret audzēju veidošanos – šādos gadījumos var attīstīties vēzis.

Parūpējies par savu komfortu terapijas laikā. Dodoties uz ķīmijterapiju, sagatavo ķīmijterapijas somu - siltas, ērtas drēbes, pleds, veselīgas uzkodas, lūpu balzāms, roku krēms, mitrās salvetes, ūdens, laika kavēklis, medikamenti, kurus jālieto konkrētos laikos. Izvēloties ērtas drēbes, ieteikums nevilt mugurā tādas, kurām ir pogas un rāvējslēdzēji. Svarīgi, lai apģērbu būtu viegli novilkt un uzvilkt, lai metāliski svešķermeņi netraucē izmeklējumu laikā.